食道がんの手術①:手術ができるのはどんなとき?手術前にするべきこと
食道がんの手術は食道を全て取り除き、食道の周りの
1. 食道がんで手術するのはどんなとき?
下の図は食道がんの治療の選びかたを示したものです。
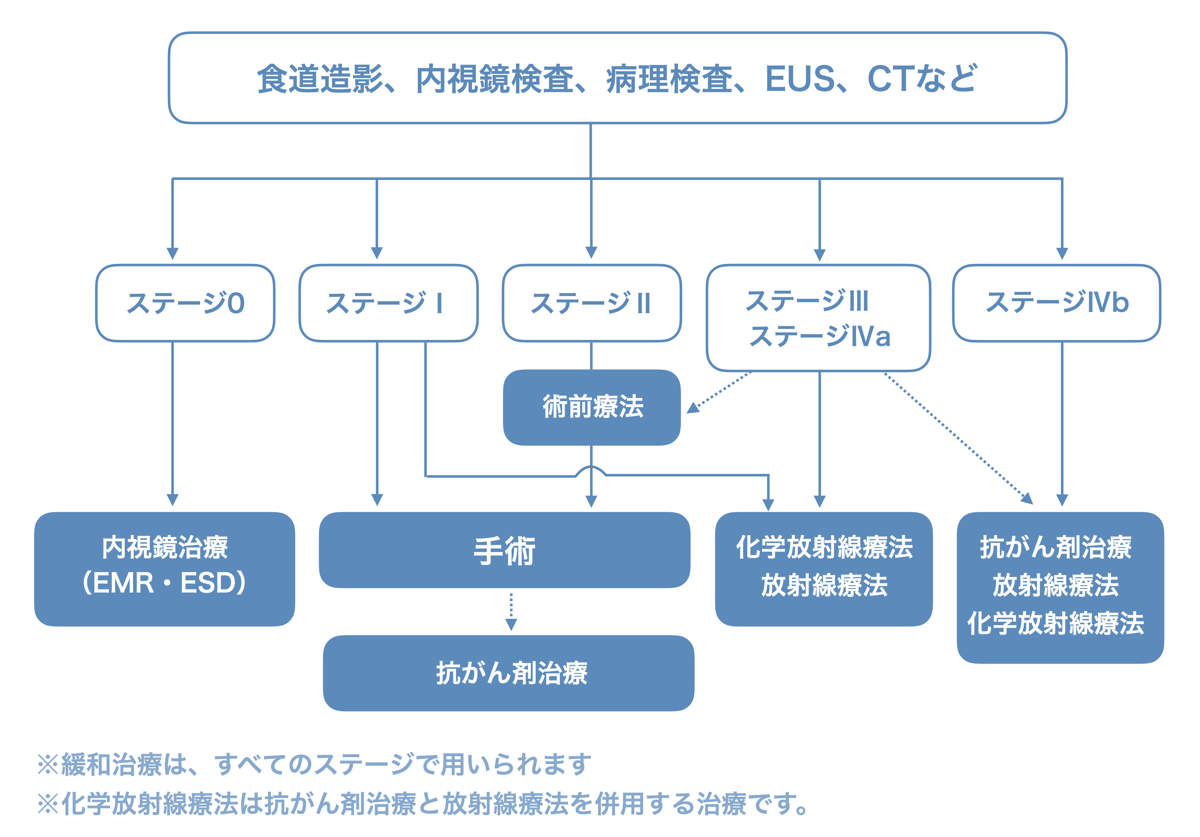
食道がんを手術で治療するのは基本的にはステージIからステージIIIです。ステージIからIIIは
2. サルベージ手術とは?
食道がんの治療でサルベージ手術という言葉があります。サルベージ(salvage)とは「救済」という意味です。サルベージ手術は、根治的化学
解説します。
根治とはがんを身体からなくすことです。根治的治療は根治を目的とした治療を指します。根治的治療は手術が代表的ですが食道がんでは化学放射線療法でも根治が可能です。根治的治療後に再発した、またはがんが残っている場合にはさらに手術をしてがんを取り除くことで根治の可能性があると考えられています。根治にならなかった状態から救済することを目的とした手術がサルベージ手術です。
3. 胸腔鏡手術とは?
胸腔内は外気より圧が低くなっています。肺の内側に空気が入ってくると、肺の中から外に向かって外気の圧がかかります。胸腔より外気のほうが圧が高いので肺は広がります。胸に穴を開けると胸腔内の圧力が上がるので肺が縮みます。
胸腔鏡手術では、胸に穴をまずひとつ開け胸腔の中を観察します。操作を行う側の肺への空気を送り込む
胸腔鏡手術では胸腔の中を拡大して見ながら操作ができます。また、体の表面につける傷が小さいので、手術後に痛みが少なく、手術後に体を動かしたりすることに有利に働きます。
食道がんの胸腔鏡手術は多くの場合、食道を摘除するまでを行います。その後の再建はお腹からの操作をすることになります。従来はお腹を大きく切る開腹手術で行うことが多かったですが最近は
4. 耐術能とは?
耐術能(たいじゅつのう)とは手術に耐えられる能力のことです。食道がんの手術は身体への負担が大きいことで知られています。手術に耐えられその後回復して退院できるかをあらかじめ確かめておく必要があります。
また食道がんを
- 血液検査
- 貧血などの異常がないか確認したり肝臓、腎臓の機能を調べます。
呼吸機能検査 - 肺活量や1秒率などを測定し肺の機能を調べます。
心電図 - 心臓に栄養を送る血管に問題がないか、不整脈がないかを確認します。
心エコー - 心臓の動きを超音波でみて状態を確認します。
- PS(パフォーマンスステータス)
- 日常の活動状態を調べます。
どの程度の検査結果であれば手術に耐えられるかなどの決まった数字はありませんが、全身の状態を総合的に評価して麻酔をかけても大丈夫か、手術後の入院は問題ないかなどを総合的に評価します。耐術能があるかどうかの判断は主治医と麻酔科医の判断になることが多いです。手術に耐えられないと判断されたときには化学放射線療法で治療します。化学放射線療法は
PS(ピーエス)とは?
PSとはPerformance statusの略で、活動状態を数値で表したものです。いくつか評価の方法がありますがここではECOG(Eastern Cooperative Oncology Group)の作成したものを紹介します。食道がんの手術ではPS 0からPS 2の人に手術が提案されます。
| PS 0 | 無症状で社会活動ができ、制限を受けることなく発病前と同等に振る舞える。 |
| PS 1 | 軽度の症状があり、肉体的労働は制限を受けるが、歩行、軽労働や坐業はできる。例えば軽い家事、事務など。 |
| PS 2 | 歩行や身の回りのことはできるが、時に少し介助がいることもある。軽労働はできないが、日中の50%は起居している。 |
| PS 3 | 身の回りのある程度のことはできるが、しばしば介助がいり、日中の50%以上は就床している。 |
| PS 4 | 身の回りのことができず、常に介助がいり、終日就床を必要としている。 |
5. 手術の前に抗がん剤治療をする?
食道がんが見つかり全身を調べた結果、遠隔転移がなく手術が可能な状況と判明しました。なるべく早く手術を受けたいと思うかもしれませんが、食道がんでは手術の前に抗がん剤治療を提案される場合があります。
食道がんのステージIIまたはステージIIIと診断された場合は、手術の前に抗がん剤治療をする人が多いです。
手術前の抗がん剤治療はシスプラチンと5-FUという薬剤を組み合わせたものです。3週間を1サイクルとして2サイクル後、抗がん剤による負担が軽くなったと考えられた後に手術を予定します。抗がん剤治療の副作用などは「食道がんの抗がん剤はどんな薬?」で解説しています。
| 治療 | 手術前に抗がん剤治療 | 手術後に抗がん剤治療 |
| 5年全生存率 | 55% | 43% |
参照:Ann Surg Oncol.2012;19:68-74
専門用語が多いので解説します。5年全生存率は5年後に生存していた人の割合です。死因は食道がんに限りません。手術前に抗がん剤治療をしたほうが5年後まで生存できる人が多いという結果となりました。
手術の前に抗がん剤治療をすると生存期間が延びるメリットがあることは明らかになっています。このため多くの場合食道がんの手術前に抗がん剤治療が提案されます。
しかし、ほかの方法に比べて優れていると言っても、全ての人に同じように効果が出るわけではありません。効果が出なくてがんが進行することもあります。
体の状態を考えて手術前の抗がん剤治療ができなかった場合や、手術前に抗がん剤治療をしたけれども効果が出なかった場合にも、そこで治療が終わるわけではありません。
6. 食道がんの手術の前には何をする?
食道がんと診断され、手術前の抗がん剤治療が始まり、手術の日にちが近づいてきます。食道がんの手術の前にするべきことを考えてみます。
手術の合併症を減らすためにできることは?
食道がんの手術は
全ての合併症が患者さんや医師の努力で解消できるわけではありませんが、合併症の発生する可能性を減らせるものもあります。
- 禁煙
- 適度な運動
食道がんは喫煙者に多いことが知られています。また手術後におきる合併症は肺や気管支などの呼吸に関連したものが多いです。このためできるだけ早く禁煙したほうが手術のあとは楽になりやすいです。
食道がんの手術の体への負担はかなり大きいです。糖尿病などの病気をもっている場合はいつもより気をつけて食事や治療をしてください。仮に2ヶ月後にマラソンを走らないといけないと想像してください。今まで通りの生活でいいでしょうか。改められる点はすぐに改めて手術に備えてください。それほどに手術は大変なものです。一人の手術を行うのに医療スタッフは長い時間をかけて準備をしています、後悔のないようにできることはやっておくことをお勧めします。
もし可能であれば手術までの短い期間でもいいので運動などを生活習慣に取り入れてください。手術後はびっくりするほど身体が動きません。少しでも筋力を補強しておくと術後の回復の助けになります。
手術するのが怖くなったらどうする?
手術は怖いものです。特に食道がんのように手術自体も大掛かりで術後も生活が大きく変わってしまう手術は不安も大きく逃げ出したくなる気持ちも理解できます。
しかし、誰でも手術を受ける機会が得られるわけではありません。手術ができる状態で発見できたことは幸運と言えるかもしれません。医師の立場から見ると、根治の可能性を見送ることはもったいないことに感じます。怖いのは不安やわからないことが原因かもしれません。手術までに不安やわからないことがあれば医師に聞いてみてください。
