肝臓がん(肝細胞がん)の治療:手術、焼灼療法、塞栓療法などの選び方
肝臓がんの治療は手術、焼灼療法、
目次
1. 肝臓がんの治療の種類
肝臓がんの治療は以下のものがあります。
- 肝臓がんの治療
- 手術
- 肝切除
- 肝移植
- 焼灼療法(しょうしゃくりょうほう)
- RFA(ラジオ波焼灼療法)
- 塞栓療法
- TAE(肝動脈塞栓療法)
- TACE(肝動脈化学塞栓療法)
抗がん剤治療 - 分子標的薬(ソラフェニブ)
- 肝動注
化学療法
- 手術
肝臓がんの治療は肝臓の機能を保ちつつ行わなければなりません。そのため、がんへの治療効果と肝臓の機能維持の2つのバランスをとることが重要です。そのために、今日まで多くの治療法が考案され、改良が重ねられています。
2. 肝臓がんの治療の選び方
肝臓がんの治療方針を決める際、重要になるのが肝臓の機能の状態です。
肝臓は生きていくうえでなくてはならない臓器です。肝臓の機能が失われた場合、それを補う治療は現在のところありません。そのため、肝臓の機能が低下している場合には、たとえがんが小さくても治療しないほうが良いと判断されることがあります。肝臓がんの治療は肝臓に負担をかけます。治療した結果、肝臓の機能が損なわれて命に危険をおよぼすことは避けなければなりません。
治療方針の決定にはそのほかにも、
【肝臓がん(肝細胞がん)の治療方針を決める要素】
- 肝臓の機能の程度:Child-Pugh(チャイルドピュー)分類にてA, B, Cの3段階で評価
- 肝臓以外の臓器に転移があるかどうか:肝外転移の有無
- がん細胞がリンパ節や血管に入り込んでいるかどうか:脈管侵襲の有無
- 腫瘍の数:1-3個と、4個以上で区別される
- 腫瘍の大きさ:3cm以内か、3cmより大きいかで区別される
さらに、患者さんの年齢や持病、日常生活の活動度など全身状態を総合的に判断して、手術に耐えられるかどうかを担当医が判断します。
参考文献:日本肝臓学会, 肝がん
3. 肝臓がんの手術はどのような手術か
肝臓がんの手術は、肝臓を切り取る範囲によって分類されます。
- 部分切除
- 亜区域切除
- 区域切除
- 葉切除
肝臓がんの手術には他に肝移植もあります。肝移植は特殊なので別に説明します。
4. 肝臓がんが手術できないのはどんな時か
肝臓がんで手術をしない場合の例として以下が考えられます。
- 肝臓がんがリンパ節や他の臓器に転移している
- 肝臓の機能が良くない
- 肝臓がんの個数が多い
例外はあるものの、原則として以上の場合は積極的に手術を勧められません。それぞれについてどのような状況か詳しく説明します。
肝臓がんがリンパ節や他の臓器に転移している
肝臓がんが肝臓の外に転移している場合、手術の効果は少ないと考えられます。
肝臓の外に転移が見つかっている場合、すでに全身に目には見えない小さな転移が起きている可能性が高いと考えます。この場合、手術で肝臓にあるがんを取り除いても、全身に散らばったがんを抑える効果は期待できません。
そこで、転移が見つかった場合には抗がん剤による治療が検討されます。抗がん剤は薬が全身に行き届くため、転移がある場合でも効果が期待できます。肝臓の機能がよい場合はソラフェニブという薬が選ばれます。
肝臓の機能が良くない
手術をするかしないかの判断には「肝臓の機能」の状態が重要です。
肝臓がんの手術ができるかは「肝障害度」という指標から判断します。肝障害度はA、B、Cの3段階で評価されます。手術は肝障害度がAの人が望ましく、Bでも手術が難しいと判断される場合があります。肝臓障害度Cでは手術は難しいと判断されるケースが多いです。
肝臓の手術では、がんとともに周りの正常な肝臓も切除します。これは、がんを取り残さないようにするためです。そのため、手術後には肝臓が少なくなり、肝臓の機能が低下します。手術でうまくがんをを取り除けたとしても、その後肝臓が機能しなければ命に影響が及びます。
このため、治療の前に肝臓の機能を調べて、手術をした場合に失う肝臓の大きさから手術後の肝臓の機能を推定します。推定の結果、肝臓の機能が十分には残らないと判断された場合には手術はできません。
肝臓がんの個数が多い
肝臓がんは多発したり、肝臓内で転移したりすることが知られています。肝臓がんの個数があまりにも多い時は手術できないと判断されることがあります。肝臓がんの手術に向いているのは肝臓がんの個数が3個以内の場合とされています。4個以上の場合は肝動脈化学塞栓療法(TACE)による治療が検討されます。
5. 肝臓の焼灼療法とはどのような方法か
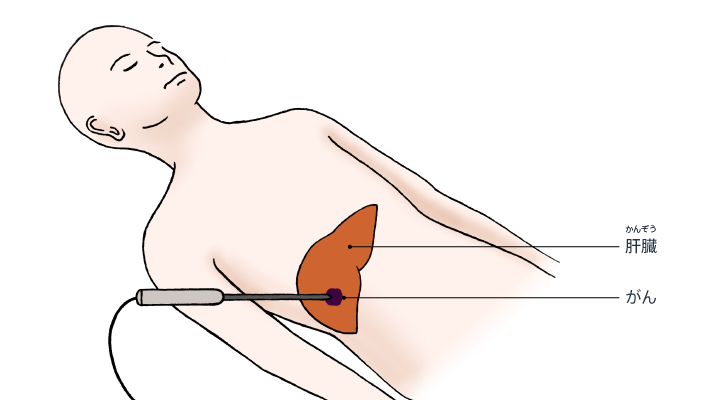
肝臓がんはがんの部分だけを焼き切る焼灼療法(しょうしゃくりょうほう)でも根治が可能です。根治とは、すべてのがんを死滅させることです。
焼灼療法には大きく2つの方法があります。現在は焼灼にラジオ波を使う「ラジオ波焼灼療法(RFA)」が広く普及しています。RFAは針を肝臓がんに直接刺してラジオ波(電流)を流し、その熱でがん細胞を熱凝固させる方法です。熱凝固によりがん細胞は死滅します。現在行われている焼灼療法の約8割以上がRFAです。
もうひとつは「マイクロ波凝固
焼灼療法が適していると考えられるのは、肝障害度がAまたはBで肝臓がんの大きさが3cm以内、かつ数が3個以内の場合です。しかし、現在はより大きながんや多くの個数を治療することも多くなっています。
6. 肝動脈塞栓術(TAE)と肝動脈化学塞栓療法(TACE)

肝動脈塞栓療法(TAE)は、肝動脈をふさいでがん細胞への血流を絶つ治療法です。肝臓がんには肝動脈から血液を得ているという特徴があります。そのため、肝動脈ををふさぎ、がんへの栄養源を絶つことで、がんを小さくする効果が期待できます。
この時、正常な細胞への悪影響が心配になるかと思います。しかし、肝臓の正常な部分の大半は「門脈」という血管から栄養を得ています。つまり肝動脈を塞いでも、正常な部分が受ける影響は小さいです。
肝動脈塞栓術はカテーテルを使った治療です。カテーテルとは細い管です。以下の手順で進めます。
- 血管の中にカテーテルを挿入して肝動脈まで送り込み操作します。
- 多くの場合は右足の付け根に針を刺してそこから細い針金(ガイドワイヤー)とカテーテルを血管の中に入れます。
- ガイドワイヤーを目的の血管まで挿入します。
- ガイドワイヤーに沿わせる形でカテーテルをどんどんと進めていきます。
- カテーテルから
造影 剤を注入するとがんが映ります。 - 血管造影を繰り返し、がんに栄養を与えている血管を特定します。
- 目的の血管が見つかったら、塞栓物質(詰め物)をカテーテルから送り込み血管を塞ぎます。
肝動脈塞栓術(TAE)に似た方法で、肝動脈化学塞栓療法(TACE)という方法もあります。
TACEでは、TAEをする前に抗がん剤と造影剤を混ぜた薬品をカテーテルを使って肝臓がんに送り込みます。抗がん剤を注ぎ込んだ後に塞栓物質を送り込み、がんに行く血流を絶ちます。TACEはTAEに加えて抗がん剤を使うことで効果が高まることが期待できます。
7. 肝臓がんに抗がん剤は効くか
肝臓がんに対して効果のある抗がん剤のひとつにソラフェニブがあります。ソラフェニブは分子標的薬に分類される飲み薬で、全身に行き渡ります。その他ではエピルビシンやシスプラチンなどの抗がん剤が使われます。これらは、カテーテル越しに直接肝動脈に流し込む「肝動脈注入化学療法(肝動注療法)」で使われます。
8. 肝臓がんの分子標的薬
肝臓がんに対して効果のある抗がん剤は、分子標的薬に分類されるソラフェニブです。ソラフェニブは、がん細胞の増殖やがんに栄養を送る血管が作られるのを抑えて、がんの成長を妨げます。ソラフェニブが適しているのは次のような患者さんです。
- 門脈などの太い血管にがんが入り込んでいる
- 肝臓の外に転移がある
基本的な適応は、がんが門脈という血管に入り込み血管の流れを妨げている場合、リンパ節や他の臓器に転移している場合、他の治療が適していない場合などです。
肝臓には体にとって有害な物質を解毒する機能を持ち、薬剤の
ソラフェニブも重度の
9. 肝臓がんの肝動注化学療法
肝動脈注入化学療法とは抗がん剤を直接肝動脈に注入する治療法です。似た治療に肝動脈化学塞栓療法(TACE)があります。肝動脈注入化学療法は、肝動脈にカテーテルという長い管を挿入してカテーテルで抗がん剤を注入します。
10. 肝臓がんの肝移植
肝移植は肝臓を全て取り除いて代わりに他の人の肝臓を移植することです。
肝移植は、肝臓の機能が低下していて肝切除などの治療ができない人にも高い根治性が期待できる治療法です。治療後は
肝移植の種類
肝移植には生きた人から肝臓を分けてもらう「生体肝移植」のほかに、脳死判定された人から肝臓をもらう「脳死肝移植」があります。日本では生体肝移植がほとんどを占めています。「肝移植症例登録報告」によると2022年は生体肝移植を受けた人は336人であったのに対して脳死肝移植を受けた人は86人でした。肝移植を受けた人のうち約7-8割が生体肝移植で治療されています。
移植のためには肝臓を提供する人(ドナー)が必要です。生体肝移植ではドナーの安全が前提となります。そのためにドナーの肝臓の機能も手術の前に慎重に調べます。肝臓は再生能力がある臓器です。健康なドナーであれば移植のために肝臓の一部を提供してもその後肝臓は再生して生活には大きな影響がないと考えられています。
肝移植を受けられる条件
肝臓がんに対して肝移植が適しているかどうかを判断する際には、「ミラノ基準」を使うことが多いです。ミラノ基準では、以下のすべてを満たす場合に肝移植が適していると判定します。
- 腫瘍は単発で5cm以下もしくは3個以下ですべて3cm以下
- 血管浸潤を認めない
遠隔転移 を認めない
ミラノ基準は肝移植に際しては理想的な条件だと考えられています。しかしながら、かなり進行した状況で肝移植以外の治療が難しくなる場合もあります。このため新たに設けられた新基準では、「腫瘍の大きさが5cm以内かつ5個以内かつAFPが500ng/mL以下」の状態も移植の適応と考えられています。
肝移植のメリットとデメリット
肝移植によるメリットは肝臓の機能が低下している人でも根治性の高い治療が受けられることです。
肝臓がんの治療は進行度に加えて肝臓の機能が非常に重要です。肝臓がん自体は小さくて個数が少なくても、肝臓の機能が悪くて手術ができないこともあり得ます。肝臓がんは肝硬変などを背景にして発生するためです。肝硬変になった肝臓を摘出して正常な肝臓を移植すれば、再発の可能性も低いと考えられています。
一方で肝移植にはデメリットもあります。まず、肝移植の手術自体が難しい手術であり、そのため手術後に
また、肝移植後は新しい肝臓に対する拒絶反応を抑えるために、免疫抑制剤を飲む必要があります。免疫抑制剤は生涯にわたって内服する必要があります。
さらに、肝移植では臓器を提供する人にも大きな負担がかかります。肝臓を提供するには手術で肝臓の一部を切り取る必要があり、この手術は体への負担がかなり大きいものです。提供する側にも手術による合併症の可能性があります。
肝移植はどこで受けられるか
肝移植は複雑な手術とその後の厳格な管理の上に成り立つ治療です。そのため、肝移植はどこでも受けられる治療ではありません。肝移植を受けることのできる施設は「日本臓器移植ネットワーク」で確認することができます。肝移植を検討する場合は、まずは今の担当医に相談して説明を受け、その後、肝移植が可能な施設に紹介してもらうなどの手順を踏むことになります。
参考文献 ・N Eng J Med.1996;334:693-699 ・日本肝移植研究会, 肝移植症例登録報告, 移植 58 (4), 339-355, 2023
11. 肝臓がんに他の治療法はあるか
肝臓がんの主な治療には以下のものがあります。
- 手術
- 肝切除
- 肝移植
- 焼灼療法
- RFA(ラジオ波焼灼療法)
- 塞栓療法
- TAE(肝動脈塞栓療法)
- TACE(肝動脈化学塞栓療法)
- 抗がん剤治療
- 分子標的薬(ソラフェニブ)
- 肝動注化学療法
日本で肝臓がんに対して標準治療と考えられているものは他にもいくつかあるため、ここに記したもの以外の治療法を提案されることもあります。しかし、ここにない治療法に関して注意してほしいことがあります。そのためには標準治療の意味を理解することが大事です。
「標準治療」は現時点で最も効果的で安全な方法
標準治療とは、実際に多くの患者さんが治療を受けた結果に基づいて、効果があると判断された治療のことです。根拠のもとになる情報には臨床試験などが含まれます。
標準治療という名前からは「平凡な治療」という印象を受けるかもしれません。しかし、決してそうではありません。標準治療は、これまでに得られた情報を積み重ねた結果に基づくものなので、最も確実に効果を得ることができて安全な治療と言い換えることもできます。
つまり、標準治療でない治療は、標準治療よりも何かの点で効果と安全性の証拠が弱いと言えます。たとえば「最新治療」は「最も優れた治療」という意味ではありません。最新治療として始まった治療が多くの人に使われ、実際に効果と安全性を示し続けることによって、標準治療に取り込まれるかどうかが決まっていきます。「先進医療」という用語もありますが、先進医療も同様に誰にでも勧められるものではありません。
しかしながら、世の中にはあたかも標準治療を上回るような言い回しで宣伝をする治療法がいくつも存在します。その中には「何千例を治療しました」と謳う治療法もありますが、それには疑問を抱かざるを得ません。本当に優れた治療があるのならば、すでに標準治療として普及しているはずです。治療が上手くいかないときに優しい言葉をかけてくる人々は、本当にあなたのためを思っている人ばかりではないのです。
12. 肝臓がんは完治するか
肝臓がんの再発は治療後1年以内が最も多いです。一方で時間が経って再発が確認されることもあります。
また、治療したがんは完全になくなっていても、別のがんが新たに発生することがあります。肝臓がんは肝炎や肝硬変を背景として発生します。肝臓がんを手術や焼灼療法で一度完全になくすことができても、新たにがんができる可能性はつきまといます。その意味で、肝硬変などを背景として肝臓がんができた人は、治療後も「完治したのでもう安心」と言えることはありません。
肝臓がんが何回もできてしまい、そのたびに手術などの治療が必要になる人も多くいます。治療が終わっても再発の不安を抱えながら検査を受けるのはつらいことです。しかし、見方を変えると、肝臓がんは再発してもまた治療できるがんです。治療がうまくいっている限り、再びがんを完全に取り除くことを狙えます。簡単なことではないのはわかりますが、諦めずに根気よく治療をすることができます。
再発なく何年も無事に過ごす人もいます。再発なく何年か過ぎると「もう完治した」と思えるかもしれませんが、常に再発する可能性はあります。このために定期的な診察を受けることは大切です。
13. 肝臓がんにモルヒネを使っても大丈夫か
がんを原因とした痛みにはオピオイドに効果があります。肝臓がんの治療中にも痛みがでることがあり、モルヒネなどのオピオイド
モルヒネに似たオピオイド鎮痛薬(オキシコドン、フェンタニル)も選択肢となります。
オピオイド以外の痛み止め
がんの痛みを抑える場合、
オピオイドを使う状況
肝臓がんが全身に転移して強い痛みが出ている場合の多くは、オピオイドを使って痛みをコントロールする必要があるでしょう。肝臓がんが進行すると、割合として多くはありませんが、骨に転移をすることがあります。骨に転移をすると痛みで生活が不自由になったりします。また、肝臓がんが大きくなると、肝臓を包んでいる被膜が引き伸ばされて痛みの原因になります。
オピオイドで注意が必要な点
オピオイドは肝臓で代謝されます。肝臓の機能が低下した状態ではオピオイドの血液中での濃度が想定より高くなってしまうことも有り得ます。
またオピオイドに共通した副作用に便秘があります。便秘が起きると肝臓の機能低下を原因とした意識の障害などが起きることがあります。この意識の障害を「肝性脳症」といいます。
痛みを抑えることと副作用のバランスを見ながら慎重に投与量などを決めます。
参照:Palliative Care Research.2014;9:101-106
14. 肝臓がんの名医はどこにいるのか
まず、どの病気においても名医の明確な定義はありません。それは、医師と患者の関係も人間同士の関わりなので、出会った医師を名医と呼べるかどうかは患者さん自身の考え方が大きく影響するからです。つまり名医はその人によって異なると考えられます。ここでは具体的な病院や医師の名前を挙げることはしませんが、肝臓がんの名医に出会う方法を考えてみたいと思います。
肝臓がんの治療では手術、局所治療(ラジオ波など)、カーテル治療、抗がん剤治療などを状況によって使い分けます。これら全ての治療を同じ医師が担当することはほとんどありませんが、肝臓がんの名医は自分の手で治療を行わなくてもそれぞれの治療に精通している必要があります。たとえば手術を担当する医師でも局所治療や抗がん剤などに精通している医師であれば別の医師に治療を頼むことがあっても連携がスムーズにいくことが予想されます。
とはいえ、どれほどの知識を持ち合わせているかは一見するとわからないものです。知識の幅広い医師にたどり着くには、局所治療や手術の数を参考にすることは有効な方法だと考えられます。治療実績の多い病院では患者が多く集まり判断が難しいケースも多く経験していることが想像されます。治療実績が多いことが名医であることを必ずしも意味しないことは注意が必要ですが、良い参考になると思います。
医師とのコミュニケーションも重要視してください。友人の勧めや評判をもとにして名医と言われる医師の診察を受けたものの、気が合わないことはあり得る話です。がん治療は複雑で長期に及びますので、医師とのコミュニケーションも重要です。性格が合う、話しやすいといった面も重要視して医師を選んでください。
最後に、医師選びは重要ですが、あまり長い時間をかけるべきではありません。がんは刻一刻と進行していきます。どこで治療をするかを早く決めて治療を始めたほうが治療の効果が高いと考えられます。自分にとって大事だと思う点を見極めて決断することが重要です。
肝臓がんのスペシャリストとは
肝臓の病気の治療は簡単ではありません。「日本肝臓学会」や「日本肝胆膵外科学会」は肝臓の病気に対して専門的な知識や技術を持つ医師に、「肝臓専門医」や「高度技能専門医」の資格を与える制度をとっています。これらの資格を持つ医師の氏名や在籍する施設は日本肝臓学会や日本肝胆膵外科学会のウェブサイトで確認できます。
なお、資格がなければ治療を行えないわけではありません。これらの資格を得ていなくても専門的な知識や技術を持った医師は存在します。しかし、資格は医師を探す手掛かりにはなります。治療をうける場所を探している場合などには参考にしてみるといいと思います。
15. セカンドオピニオンとは
セカンドオピニオンとは、主治医以外の医師に、現在受けているもしくはこれから受ける治療の方針などについての意見を聞くことです。一般的には主治医に
セカンドオピニオンを聞くには
主治医との関係が悪くなるような気がして、なかなかセカンドオピニオンの話を切り出しにくいと思うかもしれません。セカンドオピニオンを聞きたいと言うと、今の治療方針に疑問があると受け取られてしまうかもしれないと考えるかもしれません。
医師の立場からみると、セカンドオピニオンを求められたからといって患者さんのことを悪く思うようなことはありません。セカンドオピニオンは患者さんがもつ当然の権利です。セカンドオピニオンを聞くことで適した治療が選択されたり、今の治療に納得してくれるならば主治医としてもありがたいことだと思います。もし他の医師の意見を聞いてみたいと思ったならば、遠慮なく主治医にセカンドオピニオンを求めることをお薦めします。
セカンドオピニオンを聞く前にすること
セカンドオピニオンを聞くには、①診療情報提供書を主治医に書いてもらうことと、②セカンドオピニオンに対応してくれる医療機関を探すことが必要です。いきなり診療情報提供書を持って初めての医療機関を訪ねても、セカンドオピニオンに対応してくれないことがあります。あらかじめ医療機関に問い合わせて、セカンドオピニオンの受診枠を確保しておいてください。
適切な受診先が思いつかない場合は、主治医に意見を求めてもいいと思います。医師でしか把握できない情報もあるかもしれません。主治医の施設と提携している紹介先であれば、施設間の連絡で受診枠の確保をしてくれることもあります。自分で何を連絡しないといけないかの確認は重要です。セカンドオピニオンを聞くことが決まったらまずやるべきことです。
セカンドオピニオンでは何に気をつければいいか
セカンドオピニオンを聞く時にもっとも注意してほしいのは、受診の目的をはっきりとさせることです。
セカンドオピニオンを担当する医師は主治医とは異なり、初対面になります。今までの治療経過については診療情報提供書で把握していても、患者さんの性格や価値観などは把握できていません。診療情報提供書に書ききれない患者さん自身の考えを、短い時間で明確に伝えなければ、本当に聞きたかったことをうまく聞けないかもしれません。少しでも短時間で自分の意思を知ってもらうためにあらかじめ聞きたい点を紙に書き出すなどして整理しておいてください。
また、一人で受診をすると、自分の話を聞いてもらうことに一生懸命になってしまうことはよくあります。伝えることも大事ですが、セカンドオピニオンの目的はあくまで違う医師の話を聞くことです。意見の聞き漏らしを少なくするために、可能ならば家族など信頼できる人と一緒に話を聞くことも良い方法だと思います。
セカンドオピニオンを求めると、その分治療や検査が先延ばしになることも忘れてはいけないことです。時間は刻々と経過していきます。セカンドオピニオンのために貴重な時間を使っているのだ、ということを自覚することは大事です。
また、セカンドオピニオンで質問したいことや、どんな答えのときにどんな行動をとるかについては、ある程度決めておく必要があります。例えば主治医と同じ意見であればどちらで治療を受けるかなどです。具体的にイメージを膨らませておくほど、次の行動へ円滑に動けます。
セカンドオピニオンを聞いたあとはどうするのか
セカンドオピニオンを聞いたあとには、治療や検査についての決断をする必要があります。つまり、どの医療機関でどんな治療や検査を受けるかを決めることです。
主治医の提示した治療を選択しなかった時は気まずいと思うかもしれません。しかし、主治医は患者さんの決断を受けて、希望を叶える方法を考える立場にあります。
結果として主治医の提案を受け入れるという判断になったとしても、セカンドオピニオンを聞いた意味はあります。他の医師の意見により頭の中が整理されて治療に前向きになれることがあるからです。
セカンドオピニオンを聞いた医療機関での治療を希望した場合には、もとの主治医に経緯を報告し、必要ならば改めて紹介の手続きを取ってもらってください。少し負担かもしれませんが、追加した情報が提供されたりして、その後の治療にもいい影響が期待できます。主治医もきっとその選択を後押ししてくれると思います。
16. 肝臓がんの診療ガイドライン
診療ガイドラインは、治療にあたって妥当な選択肢を示すことや、治療成績と安全性の向上などを目的に作成されています。肝臓がんには、日本肝臓学会が作成した「肝癌診療ガイドライン」があります。
外国にもいくつかの
医学は日々進歩を遂げているので、ガイドラインは数年に1回のペースで中身が更新されています。ガイドラインにはまだ反映されていない情報が、すでに一般的な治療として認知され実践されていることも珍しくはありません。ガイドラインは医師が治療を進めていく上で役立ちますが、ガイドライン通りの治療がすべて正しいわけではありません。ガイドラインにはまだ反映されていない新しい知見が役に立つ場合もあります。さらに実際にはその時々、患者さんの状態はひとりひとり異なることを考えに入れて治療します。
