膀胱がんの治療について:治療の選び方や再発時の治療など
膀胱がん治療の基本は手術です。手術には
1. 膀胱がんの治療について
膀胱がん治療の基本は手術でがんを取り除くことです。手術には内視鏡を使って
また再発を抑える目的や進行を抑える目的で薬物治療が行われます。薬物療法には、薬を膀胱に直接投与する方法(膀胱内注入療法)と、点滴で投与する方法(全身
【膀胱がんの治療】
- 手術
- 内視鏡手術(経尿道的膀胱腫瘍切除術:TURBT)
- 膀胱全摘除術
- 薬物治療
- 膀胱内注入療法
抗がん剤 BCG療法
- 全身化学療法(抗がん剤治療・
免疫 療法薬)
- 膀胱内注入療法
上記のように膀胱がんの治療法は多様ですが、進行度に応じて適した治療法が選ばれます。膀胱がんは次の4つに大別されます。
- 表在性膀胱がん
- 上皮内がん
- 浸潤性膀胱がん
転移性 膀胱がん
それぞれの治療について個別に説明します。
なおそれぞれの治療法についての詳しい説明は「膀胱がんの手術:内視鏡手術(TURBT)、膀胱全摘除術などについて」や「膀胱がんの薬物治療(BCG注入療法や抗がん剤治療など)や放射線治療について」を参考にしてください。
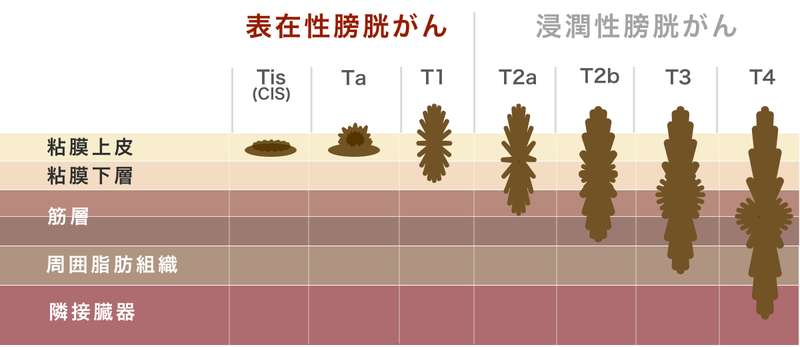
表在性膀胱がんの治療について
筋層(筋肉で構成された層)に浸潤していない表在性膀胱がんはTURBT(内視鏡手術)で治療できます。ただし、表在性膀胱がんは再発しやすいという特徴があるため、再発予防として膀胱内注入療法(膀胱の中に薬を入れる治療)を追加することがあります。膀胱内注入療法には、抗がん剤の膀胱内注入やBCG膀胱内注入療法があります。
また、初回のTURBTだけではがんを取り切れていない可能性がある場合や、病理結果からより慎重な評価が必要と判断される場合には、再度TURBTを行って取り残しの有無を確認します。これをセカンドTURBT(2nd TURBT)と呼びます。
なお、2nd TURBTの結果などから筋層に近い深いところまでがんが及んでいることが分かった場合や、再発を繰り返す場合には、病状に応じて膀胱全摘除術が検討されます。
上皮内がん(CIS)の治療について
上皮内がん(CIS)は表在性膀胱がんの一部に含まれますが、性質が異なるため治療の考え方も異なります。表在性膀胱がんとは違って、内視鏡手術(TURBT)だけで
浸潤性膀胱がんの治療について
浸潤性膀胱がんは、がんが膀胱の筋層(筋肉の層)まで入り込んでいる状態です。筋層まで浸潤したがんは、内視鏡手術(TURBT)だけで完全に取り除くことが難しいため、治療の中心は膀胱を取り除く手術(膀胱全摘除術 )です。
また、手術の効果を高めて再発を減らす目的で、病状に応じて 抗がん剤治療(全身化学療法)を手術の前後に組み合わせることがあります(術前化学療法/術後補助化学療法)。
遠隔転移をともなう膀胱がんの治療について
遠隔転移が見つかった場合、がんは全身に広がっている可能性が高いため、治療の中心は全身に効果が及ぶ薬物治療(全身治療)になります。一般的には、膀胱を摘出する膀胱全摘除術は原則として行わず、抗がん剤治療などの全身治療が選択されます。
一方で、出血や尿路閉塞などの症状がある場合には、症状を和らげる目的で内視鏡手術(TURBT)などの局所治療が行われることがあります。
2. 膀胱がんが再発したときの治療について
膀胱がんは再発することがあります。再発率や再発時の治療は、がんの状態によって異なるので、次の3つに分けて個別に説明します。
- 表在性膀胱がん:根が浅いがん
- 上皮内がん:がん自体は浅いが後に浸潤がんへ進行しやすいがん
- 浸潤性膀胱がん:根が深いがん
以下はそれぞれの再発率、再発時の治療や再発予防に関して解説します。
表在性膀胱がん(上皮内がん以外)の再発時の治療
表在性膀胱がんは再発率が高く、再発に特徴があります。
- (膀胱内で)以前に腫瘍ができていた場所とは異なる場所にも再発することがある
- しばらく時間を経過した後に再発することがある
このように「場所も時間も変えて繰り返し起こりやすい」特徴は、時間的空間的多発と呼ばれます。表在性膀胱がんは再発を繰り返しても浸潤がんになる人は少数です。再発しても多くは内視鏡での治療を繰り返すことで治療が可能です。手術後にBCGや抗がん剤を膀胱内に注入することで再発予防が可能です。
■再発時の治療
表在性膀胱がんが再発した人には、まず経尿道的膀胱腫瘍切除術(TURBT:Transurethral resection of bladder tumor)が行われます。TURBTで腫瘍を切除し、切除した腫瘍を調べた結果をもとに、再発予防や追加治療が必要かどうかが判断されます。
再発予防には、抗がん剤やBCGを膀胱内に注入する治療が行われます。腫瘍の広がりが大きい場合には膀胱全摘除術が検討されます。
上皮内がん(CIS)の再発について
CISが再発した場合も、状況によっては BCG膀胱内注入療法を再度行うことで効果が期待できます。一方で、CISは進行すると浸潤性膀胱がんへ移行する可能性があるため、BCGの効果が不十分な場合には、進行する前に 膀胱全摘除術が検討されます。ここでは、次の2つのケースに分けて説明します。
■BCG膀胱内注入療法による効果が不十分な場合
BCG膀胱内注入療法はCISに対して高い効果がありますが、十分な効果が得られないこともあります。その場合、BCG療法を追加(再投与)して反応をみることがあります。
 追加されたBCG療法によって効果が不十分であった人のうち約50%が完全奏功した(がんが完全に消えること)とする報告があります。最初のBCG療法開始後6ヶ月が経っても上皮内がんが消失しない場合は追加のBCG療法が不十分だと判断され、膀胱全摘除術が検討されます。
追加されたBCG療法によって効果が不十分であった人のうち約50%が完全奏功した(がんが完全に消えること)とする報告があります。最初のBCG療法開始後6ヶ月が経っても上皮内がんが消失しない場合は追加のBCG療法が不十分だと判断され、膀胱全摘除術が検討されます。
追加BCGにより、初回で効果が不十分だった人のうち約50%が完全奏功(がんが検出されなくなる状態)に至ったとする報告があります。ただし、初回のBCG開始から6か月が経ってもCISが消失しない場合は、追加のBCG療法による効果が見込みにくいと判断され、病状に応じて 膀胱全摘除術が検討されます。
■BCG膀胱内注入療法によって完治した後の再発
BCG膀胱内注入療法で一度完治(完全奏功)した後の再発については、治療の標準が一つに定まっていません。選択肢としては、膀胱全摘除術、または BCG膀胱内注入療法による再治療があります。
明確な基準はありませんが、一般的には 初回BCGから再発までの期間が長い場合(目安として1年以上)は、再度BCG療法を試みてもよいとする考え方があります。
一方で、BCG療法の効果が見込めないCISは浸潤がんへ移行するリスクが高いため、膀胱全摘除術が安全策と考えられる場合があります。特に、再発時に T1(粘膜下層まで浸潤)で、病理
膀胱全摘除術に踏み切るかどうかは大きな決断です。治療のメリット・デメリットを医師と十分に相談し、ご自身の考えに合った治療法を選択してください。
浸潤性膀胱がんの再発について
浸潤性膀胱がんに対して膀胱全摘除術を行った後に再発が見つかった場合、がんが局所だけでなく全身に広がっている可能性も考えられます。そのため、治療の中心は全身治療(薬物治療)になります。具体的には、抗がん剤治療を含む全身に効果が及ぶ治療が行われるのが一般的です。
■再発率
膀胱全摘後の再発は下のように膀胱から離れた場所で再発が発見されることが多いです。
- 膀胱に近い場所での再発(局所再発):5%から15%、
- 離れた場所での再発(遠隔再発):20%から50%
また、局所再発、遠隔再発ともに2年以内に起こることが多く、術後1年以内の再発が約50%を占めます。一方で、少ないながらも治療から10年を経過して再発する場合もあるので、長期に渡る定期検査が必要です。
■再発時の治療
膀胱全摘後の再発に対しては抗がん剤による治療が行われます。抗がん剤治療については、「膀胱がんのBCG治療/抗がん剤治療/放射線治療とは?」で解説しているので参考にしてください。
■再発後の経過
少し古い研究では、再発が出現した後に薬物治療を開始した場合、生存期間の中央値(50%の方が生存している期間)は、約14か月前後とされています。
一方で、現代では効果的な治療薬が複数存在しているので、さらに長い生存が見込める可能性もあります。
参考:
J Clin Oncol. 2005;23:4602-08
上部尿路再発について
膀胱は「尿路」と呼ばれる、尿の通り道の一部です。尿は腎臓で作られ、
一般に、膀胱と尿道を「下部尿路」、尿管と腎盂を「上部尿路」と呼びます。膀胱がんの治療後に、上部尿路に同じ種類のがんが発生することがあり、これを上部尿路再発と呼びます。上部尿路再発の頻度は、膀胱がんのタイプによって異なると報告されています。
- 表在性膀胱がん:0.8%
- 浸潤性膀胱がん:2-7%
表在性膀胱がんで上部尿路に再発することはまれですが、浸潤性膀胱がんでは一定の頻度で起こりうるため、治療後は定期的に上部尿路再発の有無を確認します。
また、他の再発と比べて、がんの広がりが小さい段階で見つかれば、手術で取り除ける可能性がある点も重要です。
参考:
J Urol. 2007;177:2088-2094,J Urol. 2009;181:1035-1039
3. 膀胱がん治療で知っておくとよいこと
ここまで膀胱がん治療の概要について説明してきました。一方で、細かな疑問などがまだ説明しきれていないかもしれません。ここからは膀胱がん治療についてよく受ける質問をもとにして膀胱がん治療で知っておくとよいことをいくつか説明していきます。
膀胱がんに診療ガイドラインはあるのか

ガイドラインは医師が治療を行う際の助けになりますが、ガイドラインに沿った治療が全て正しいわけではありません。患者さんの状態が一人ひとりで異なることを考えに入れて、治療は行われなければなりません。また、ガイドラインにはまだ反映されていない新しい知見が役に立つ場合もあります。
膀胱がん治療は何科で受けられるのか
膀胱がん治療には手術や薬物治療、
膀胱がん治療を受ける医療機関の選び方について
膀胱がんの治療は泌尿器科で行われるので、治療を検討している医療機関に泌尿器科が存在しているかどうかをまず確認してください。
ただし、泌尿器科医は医師の中でも多いとは言えません。泌尿器科が1人で勤務していたり非常勤の医師のみで診療しているのは珍しくはありません。人手が不足ている医療機関では手術や薬物治療が行なえないことがあるので、事前に問い合わせたり、ウェブサイトを利用したりして、治療実績を確認することをお勧めします。
膀胱がんの名医はいるのか

まずどんな病気でも「名医」の明確な定義はありません。 医師のタイプはさまざまです。手術技術が高い医師、抗がん剤治療の知識が豊富な医師、人間性が優れた医師などの一人ひとりに特徴があります。一方で、患者さんが医師に望むものは一人ひとりで異なります。例えば、手術の上手い医師に治療してもらいたいと考える人もいれば、話しやすい医師に治療してもらいたいと考える人もいます。「医師の特徴」と「患者さんが求める医師像」が重なったとき、患者さんは出会った医師を名医と感じ取れるのではないでしょうか。自分にとっての名医に出会いやすくするために、患者さんはまず自分が医師に何を求めるかを明確にしてみてください。
参考:
膀胱がん診療ガイドライン
