子宮内膜症は手術で治るのか?腹腔鏡手術はどんな手術?
子宮内膜症の治療には手術と薬物療法があります。全ての人に手術が必要なわけではなく、まず薬物療法を検討する人もいます。子宮内膜症で手術が必要となる目安や手術の方法などを解説します。
目次
1. 子宮内膜症の手術をするのはどんな人?
子宮内膜症と診断された全ての人に手術が必要なわけではありません。手術を検討した方がいい人は以下の条件などに当てはまる人です。
- 悪性の可能性が否定できないまたは子宮内膜症以外の疾患との区別が必要
- 薬物治療に効果がなかった
- 大きなチョコレート
嚢胞 (卵巣 子宮内膜症性嚢胞)がある - 不妊症の原因となっている可能性がある
- 患者が希望する
少し難しい言葉が並んでいるのでそれぞれについて解説をしていきます。
悪性の可能性が否定できないまたは子宮内膜症以外の疾患との区別が必要
子宮内膜症は
薬物治療の効果が乏しい
子宮内膜症の治療は
大きなチョコレート嚢胞(卵巣子宮内膜症性嚢胞)がある
チョコレート嚢胞は卵巣にできた子宮内膜症による
チョコレート嚢胞が大きくなりすぎると卵巣と卵管が捻(ねじ)れることがあります。卵巣が捻れた場合、そのままでは卵巣に栄養が届かなくなって卵巣の機能が低下もしくは失われてしまうため、緊急手術で捻れた卵巣を元に戻さないといけません。捻れる危険性のあるチョコレート嚢胞は捻れる前に治療をしておくことを考えます。チョコレート嚢胞の摘出を検討する目安となる大きさは6cmと言われています。
不妊症の原因となっている可能性がある
子宮内膜症は不妊症の原因の一つとして知られています。不妊症の人の約50%に子宮内膜症が見つかるとする報告もあります。しかし、不妊症の原因は子宮内膜症以外にもあります。子宮内膜症以外に明確な原因が見つからないことを確認してから、不妊症の治療として子宮内膜症の手術を検討します。子宮内膜症以外にも不妊症の原因がある場合には子宮内膜症より先に治療したほうが効果が高いと考えられるからです。
患者が手術を希望する
子宮内膜症の治療は手術の他に薬物療法もあります。
手術をしたほうがよい場面もある一方で、手術と薬物療法のどちらを使ってもよい場面があります。どちらも使える場面では患者の希望をもとにして治療法を選びます。つまり治療法によって得られる効果とそれに伴う副作用が自分の求めるものとあっている治療法を選ぶことが大事です。
手術では子宮内膜症の部分を取り除くことができます。手術がうまく行けば薬による治療が必要なくなります。ただし、手術による
薬物療法は外来で行え身体に傷を付けることなく治療をすることができます。ただし薬物療法にも副作用があるので絶対的に安全というわけではありません。また手術と違い長期間に渡り治療が必要になります。
治療を選ぶうえでは治療で得られる効果と治療に伴う副作用や合併症などのバランスをよく考えることが大事です。
2. 子宮内膜症の手術はどんなことをするの?子宮摘出は必要?
子宮内膜症の手術は2つ種類があります。
一つは子宮・卵巣を残す手術(温存手術)です。子宮・卵巣のうち子宮内膜症の部分だけを取り除いたり焼灼(しょうしゃく)したりします。もうひとつの方法は子宮と卵巣を取り除く手術(根治手術)です。
温存手術とは?
温存手術は子宮内膜症だけを取り除いたり
子宮内膜症は不妊症の原因の一つであり、温存手術は不妊症の治療で用いられることが多い方法です。子宮内膜症を取り除いたり癒着を剥がしたりすることで不妊症がよくなり妊娠が可能になる可能性があります。
温存手術の問題は子宮内膜症の再発が多いことです。再発が起きると再び症状が現れます。温存手術の後には再発を予防する目的でホルモン療法を行うこともあります。
根治手術とは?
根治手術は子宮内膜症とともに子宮を取り除く手術です。卵巣を取り除くこともあります。
根治手術は痛みの一つの原因である子宮を取り除くので温存手術に比べて効果が高く再発も少ないです。子宮を取り除くので手術後には妊娠することはできません。
温存手術と根治手術のどちらを選ばいい?
温存手術と根治手術のどちらを選べばいいのでしょうか。患者が期待する手術の効果が手術の方法を選ぶうえでのポイントになります。
例えば不妊症の治療として手術をするならば子宮や卵巣をとることは選択肢にあがりません。妊娠の希望がなく症状をできるだけ取り除くことを目的とするならば子宮や卵巣を摘出することは選択肢になります。
今後の妊娠の希望などと症状緩和の効果のバランスなどを考えて治療法を選ぶことが大事です。
手術の方法には開腹手術と
3. 子宮内膜症の手術は開腹手術?腹腔鏡で治療できる?
子宮内膜症の手術方法には開腹手術と腹腔鏡手術があります。2つの手術法はどう違うのでしょうか?
開腹手術と腹腔鏡手術とで手術の内容は同じです。
つまり症状の原因となっている
開腹手術と比べて腹腔鏡の方が身体への負担は小さいので、可能であるならば腹腔鏡手術が選ばれることが多いです。ただし、手術の内容が難しいと判断された場合は開腹手術が選ばれます。いかに腹腔鏡手術が普及して技術力も上がったとはいえ開腹手術の方が適している場面はあります。子宮内膜症の手術は開腹手術だけではありませんが、開腹手術のほうが適している場面があるということを憶えておいてもらえればと思います。
4. 子宮内膜症の腹腔鏡手術はどんな手術?

腹腔鏡手術(ふくくうきょうしゅじゅつ)について説明します。
腹腔鏡手術は、お腹にいくつか穴を開けそこから腹腔鏡と鉗子(かんし)と呼ばれる長い道具を挿入して行う手術です。
簡単に腹腔鏡手術の方法について説明します。まずお腹に穴をひとつ開け二酸化炭素を注入してお腹の中(腹腔)を膨らませます。お腹を膨らませることで手術をする空間ができます。お腹を膨らませた後に
腹腔鏡手術は長い棒を使った手術と想像してもらうとわかり易いかもしれません。
5. 開腹手術と腹腔鏡手術の違いのまとめ
開腹手術と腹腔鏡手術の違いを比較してみます。両者は一長一短で、どちらがよいと簡単には言えません。状況に適した方法を選ぶことが大事です。
| 開腹手術 | 腹腔鏡手術 | |
| メリット |
|
|
| デメリット |
|
|
開腹手術は、お腹を大きく切るので広い視野で手術をすることができます。このために癒着(ゆちゃく)が激しかったり、治療しなければいけない子宮内膜症が多かったり大きかったりしても対応が比較的簡単にできます。しかし、傷が大きいので手術後の回復には時間を要することが多いです。手術による大きな傷は腹腔鏡手術に比べると美容面で不利です。
腹腔鏡手術は傷が小さいので手術後の痛みが小さく回復も早いです。人によっては傷がほとんどわからなくなることもあります。腹腔鏡手術は開腹手術に比べて美容面で有利です。ただし、子宮内膜症の癒着が激しい場合や治療するものが大きな場合には手術が難しくなることがあります。そのため腹腔鏡手術を開始したけれども途中で開腹手術になることもあります。
6. 子宮内膜症の手術の合併症は何がある?
ここでは子宮内膜症の開腹手術と腹腔鏡手術の合併症について解説します。
手術によって望ましくない問題が引き起こされることがあります。引き起こされる問題を合併症といいます。手術が上手くいっても合併症はある一定の確率で起きてしまうものです。合併症は想像すると怖いものだと思います。
ここで紹介しているものはほとんど起きないものなども含んでいるので、全て自分の身に降りかかるわけではありません。ただ手術への準備の一つとして合併症の理解は大事なので参考にしてもらえればと思います。
腸閉塞(ちょうへいそく)
子宮は腸などが収まっている腹腔(ふくくう)という場所にあります。腹腔は臓器の隙間にあるスペースのことです。したがって子宮内膜症の手術では腸に触れたりすることがどうしても必要なことがあります。腸は繊細な臓器なので少しの刺激などで腸が動かなくなることがあります。何らかの原因で腸の中を食べた物が流れなくなることを腸閉塞と言います。
腸閉塞にはいくつか種類があります。手術などの影響で腸の動きが悪くなることが原因の腸閉塞を
他の腸閉塞として、腸がねじれることが原因の絞扼性腸閉塞(こうやくせいちょうへいそく)もあります。絞扼性腸閉塞は時間が経つと血流がなくなり腸が大きなダメージを受けます。したがって絞扼性腸閉塞は速やかに対応しなければならない状態です。絞扼性腸閉塞と麻痺性腸閉塞は症状や検査である程度区別することができます。
手術のあと医師が念入りにお腹の音を聞いたり触れたりすると思います。その時医師は「腸閉塞が起きていないか」もし腸閉塞が起きていそうならば「どんな腸閉塞が起きているのか」などを考えながら診察しているのです。
出血(しゅっけつ)
子宮内膜症の手術で、子宮内膜症の癒着を剥がしたり卵巣チョコレート嚢胞を摘出する場合は出血量はそう多くはありません。
しかし、子宮を摘出する場合は出血に気を配る必要があります。子宮は血流が多い臓器なので摘出するときに出血量が多くなることがあります。出血量が多くなった時は輸血が必要になることもあります。
輸血は極力避けるべきことです。他人の身体の一部を自分の身体に入れるということには多くの危険性が伴います。歴史上、輸血が原因となったウイルス性肝炎や
そこで、出血量が多くなりそうだと事前に予想される場合は、あらかじめ自分の血を抜いておくことがあります。抜いておいた自分の血を手術中に身体に戻します。これを自己血輸血と言います。自己血輸血用に血を抜くとしばらく血液が不足した状態になりますが、手術の待ち時間の間(数週間から数ヶ月)にもとに近いくらいまで戻ります。
自己血輸血は他人の血を使った輸血とは異なり
尿管損傷(にょうかんそんしょう)
尿は腎臓でつくられ膀胱(ぼうこう)に運ばれます。膀胱は尿を溜める臓器です。
子宮と尿管は近くに位置しています。このため子宮の手術をしている最中に尿管に傷がつくことがまれにあります。手術中に尿管の損傷に気づけば、尿管を縫い合わせ、尿管の中に
膀胱損傷(ぼうこうそんしょう)
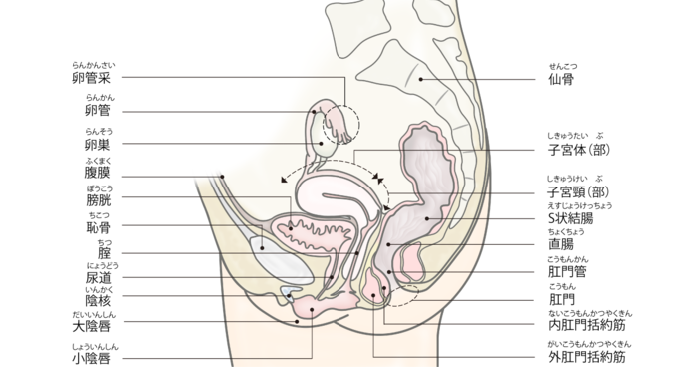
子宮の前側には膀胱が接しています。膀胱は尿を溜める臓器で、下腹部にあり恥骨の真下に位置します。子宮内膜症の手術では膀胱と子宮を剥がさなければならないことがあり、まれに膀胱に傷がつくことがあります。これを膀胱損傷と言います。膀胱についた傷が深ければ膀胱を縫い合わせる必要があります。膀胱は正確に縫うことができればその後の機能には問題ないことが多いです。
腸管損傷(ちょうかんそんしょう)
子宮内膜症の手術中に、子宮近くに位置する腸を傷つけることがまれにあります。腸が傷つくことを腸管損傷といいます。腸管損傷が疑われる場合には、腸管の通過に異常がないかを確認するまで食事の再開を遅らせることがあります。腸管の通過を確認する方法は排ガス(おなら)や便通があるかないかを目安にすることが多いです。腸管の傷が大きいときには傷がついた腸管を切り取って腸と腸をつなぎなおすことがあります。
肩の痛みや痺れ
手術のあとに肩を中心に痛みや痺(しび)れが起きることがあります。腹腔鏡手術に特有の症状です。腹腔鏡手術で使う二酸化炭素や手術のときに身体の位置を固定することが肩の痛みや痺れの原因と考えられています。痛みや痺れは手術のあと日を重ねるとともに改善していきます。痛みが強い場合には痛み止めを飲んだり注射してもらうと症状が和らぎます。
皮下気腫(ひかきしゅ)
皮下気腫は腹腔鏡を使った手術に起きる合併症のひとつです。腹腔鏡手術では二酸化炭素をお腹の中に入れて手術をします。皮下気腫は二酸化炭素が皮膚の下に入り込んでしまうことです。手術が終わって皮膚を触るとシャリシャリとした感じがあったり引きつったような痛みを感じることがあるかもしれません。皮下気腫は広範囲になければ問題はなりません。二酸化炭素が自然に吸収されるのを待ちます。
7. 子宮内膜症の手術の効果は?腹痛はなくなる?
子宮内膜症による腹痛などの痛みは手術により治療することが可能です。しかし、なかには子宮内膜症の症状が治療で良くなった後に再び痛みなどの症状が現れて治療が必要になることがあります。子宮を残すか残さないかで効果は少し違います。
参考文献
・Cochrane Database Syast Rev.2014;3:CD011031
・太田啓明, 他:子宮内膜症術後の再発を防ぐために-系統的深部子宮内膜症切除と術後薬物療法. 日エンドメトリオーシス会誌2012; 33: 122-127.
・Obstet Gynecol.2008;111:1285-92
・Fertil Steril.2010;93:57-61
・Facts Views Vis Obgun.2014;6:219-27
・Eur J Obstet Gynecol Reprod Biol.2005;121:216-9
・Obstet Gynecol.2008;111:1285-92
子宮を残した場合
過去の治療実績のまとめによると、子宮と卵巣を残す方法で子宮内膜症の手術をした場合、手術後2-5年すると10-49%の人が子宮内膜症を再発するとされています。
再発しやすい人はどんな人でしょうか。
- 子宮内膜症を完全に取り切れなかった
- チョコレート嚢胞の中身だけを吸い出す治療をした
- 卵巣を温存した
- 進行した状態で治療をした
以上の場合などで再発が多いとされています。
再発しやすい人の状況はいずれも子宮内膜症が進行して大きくなった状況であることが推測されます。したがって子宮内膜症はできるだけ早期に治療をした方が効果は高いと考えられます。
子宮を摘出した場合
子宮を摘出すると痛みなどの症状が再発して手術が必要となる確率は低く、10%以下という報告があります。
子宮を摘出した場合はそれ以降妊娠することはできません。子宮を摘出するかどうかは症状のコントロールと今後の妊娠の希望などを総合的して判断する必要があります。
再発した場合の治療は?
再発した場合の治療は再手術や薬物療法などが選択肢にあがります。どの治療が適しているかは再発した状況により異なります。治療により得られる効果や起こりうる副作用などをお医者さんと相談して治療方法を決めることが大事です。
8. 手術後のホルモン療法には何が期待できる?
子宮内膜症の手術のあと、再発を予防するためにホルモン療法を行うことがあります。ホルモン療法は子宮内膜症の症状を抑える効果があり手術の代わりにも用いられます。手術の後にホルモン療法を行うことで子宮内膜症の再発を抑えることができ、再手術などを減らすことができるとされています。
手術をしたにも関わらず薬による治療を続けるのは、手術の効果が不十分であったのかと感じるかもしれません。しかし、再発して手術が必要となると2回目の手術は初回の手術より大変です。手術後のホルモン療法は手術によって得られた効果を長持ちさせるための治療とも考えることもできます。ホルモン療法により得られる効果や副作用などをしっかりと聞いて治療に取り組むことが大事です。
参考文献:Acta Obstet Gynecol Scand.2013;92:8-16
9. 子宮内膜症が原因の不妊症は手術で治る?
子宮内膜症は不妊症の原因の一つです。不妊症の原因が子宮内膜症ならば、手術をすることで妊娠できる場合があります。
参考文献
・産科婦人科学会, 産婦人科医会/編, 産婦人科
・Cochran Database Syst Rev.2010;10:CD001398
手術をした方がいい人はどんな人?
不妊症の治療目的で子宮内膜症の手術が必要な人はどんな人でしょうか。当たり前に聞こえるかもしれませんが子宮内膜症が不妊症の原因であることが確実な人が対象になります。不妊症の原因は子宮内膜症だけではありません。不妊症の原因が他にもある場合は、他の原因の治療が子宮内膜症の治療より優先されることがあります。不妊症の原因には主に以下のものがあります。
- 女性側の原因
- 排卵障害
- 卵管の異常(子宮内膜症、クラミジア感染症による)
- 子宮内膜症
- 子宮頸管の異常
- 着床障害
- 抗精子
抗体
- 男性側の原因
- 性機能障害(勃起障害、射精障害)
- 精子の機能低下
- 精路通過障害
不妊症は女性だけの問題ではなく男性に原因がある場合があります。しっかりと調べたうえで子宮内膜症が不妊症の原因と考えられる場合は子宮内膜症の治療をします。
手術をしたら妊娠できるようになる?
不妊症の原因が子宮内膜症と推定された人に対して手術をすると妊娠率が改善する可能性があります。
過去に腹腔鏡手術と腹腔鏡検査を比較した研究があります。子宮内膜症が不妊症の原因と推定された人に対して行われました。腹腔鏡手術は子宮内膜症の部分を取り除いたり癒着を剥がしたりします。一方、腹腔鏡検査では腹腔の中を観察し子宮内膜症の診断はしますが治療はしません。腹腔鏡検査と腹腔鏡手術の比較によって、手術そのものの効果が現れると考えられます。研究の結果は腹腔鏡手術をしたほうが自然妊娠率が高いというものでした。
子宮内膜症が不妊症の原因の場合、子宮内膜症の治療をすることで妊娠できる可能性があります。しかし子宮内膜症の治療をしたからといって必ず妊娠できるわけではありません。手術には合併症など好ましくない結果が現れることもあります。不妊治療としては人工授精や体外受精などが役に立つ場合もあります。治療を受けるにあたっては効果と合併症などについて医師としっかりと相談することが大事です。
10. 子宮内膜症の手術の費用は?
子宮内膜症の手術の治療費について示します。
| 治療 | 費用( |
| 開腹手術 | 20-30万円 |
| 腹腔鏡手術 | 20-35万円 |
子宮内膜症の手術は子宮や卵巣を残す温存手術と子宮や卵巣も摘出する根治手術の2つがあります。どちらの手術を選ぶかで治療法が少し変わってきます。
病院や入院期間によって費用は変わります。費用が気になるなら、治療前に治療をする医療機関に確認しておくことをお勧めします。また高額療養費制度と限度額適用認定証などを使うことで負担額を減らせる可能性があります。
高額療養費制度(こうがくりょうようひせいど)とは?
高額療養費制度とは、家計に応じて医療費の自己負担額に上限を決めている制度です。
医療機関の窓口において医療費の自己負担額を一度支払ったあとに、月ごとの支払いが自己負担限度額を超えた部分について、払い戻しがあります。払い戻しを受け取るまでに数か月かかることがあります。
たとえば70歳未満で標準報酬月額が28万円から50万円の人では、1か月の自己負担限度額が80,100円+(総医療費-267,000円)×1%と定められています。それを超える医療費は払い戻しの対象になります。
この人で医療費が1,000,000円かかったとします。窓口で払う自己負担額は300,000円になります。この場合の自己負担限度額は80,100円+(1,000,000円-267,000円)×1%=87,430円となります。
払い戻される金額は300,000-87,430=212,570円となります。所得によって自己負担最高額は35,400円から252,600円+(総医療費-842,000円)×1%まで幅があります。
高額療養費制度について詳しくは厚生労働省のウェブサイトやこちらの「コラム」による説明を参考にしてください。
限度額適用認定証(げんどがくてきようにんていしょう)とは?
あらかじめ医療費が高額になることが見込まれる場合は「限度額適用認定証」を申請し、認定証を医療機関の窓口で提示することで、自己負担分の支払い額が一定額まで軽減されます。高額療養費制度で支払われる還付金の前払いといった位置づけになります。保険外の費用(入院中の差額ベッド代や食事代など)は対象外となります。
11. 子宮内膜症の退院後の生活はどうなる?
手術後は傷が痛んだり、ベッドで過ごす時間が長かったために体力が落ちたと感じたりすると思います。頑張って早く回復したい気持ちになると思いますが、退院後は少しずつもとの生活にもどることが大事です。退院したらやりたかったことをやろうと思っても少しずつにして、はやる気持ちを抑えながら過ごしてください。
退院後に症状が現れる合併症もあります。例えば腸の通過が悪くなる腸閉塞が退院後に起きることは珍しくはありません。退院前に食事の注意点などの説明があると思います。しっかりと聞いて実践することが何より大事です。
はやる気持ちがある一方で不安なこともあると思います。退院すると急に不安な気持ちが強くなる人もいます。ちょっとしたことでも入院中に医師や看護師に質問して疑問を解決しておくことが大事です。